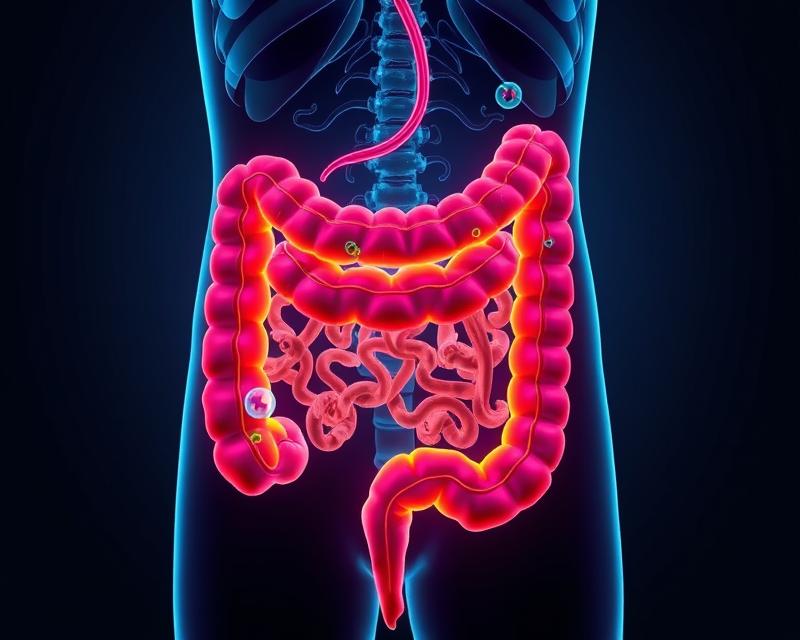
Choroby jelita grubego to poważny problem zdrowotny, który dotyka coraz większą liczbę osób na całym świecie. Uwarunkowania genetyczne, środowiskowe oraz immunologiczne przyczyniają się do rozwoju schorzeń takich jak rak jelita grubego czy wrzodziejące zapalenie jelita grubego. Objawy tych chorób, obejmujące ból brzucha, zmiany rytmu wypróżnień, a nawet obecność krwi w stolcu, mogą znacząco wpływać na jakość życia pacjentów. Dlatego tak ważne jest zrozumienie ich przyczyn, objawów oraz dostępnych metod diagnostyki i leczenia. Właściwa wiedza może nie tylko pomóc w szybkiej reakcji, ale również w skutecznej profilaktyce.
Jakie są najczęstsze rodzaje, przyczyny i objawy chorób jelita grubego?
Choroby jelita grubego to przewlekłe schorzenia, które mogą wynikać z różnych przyczyn. Wśród najczęstszych znajdują się:
- rak jelita grubego,
- wrzodziejące zapalenie jelita grubego,
- zespół jelita drażliwego.
Ich źródła często związane są z czynnikami genetycznymi, środowiskowymi oraz immunologicznymi. Na przykład osoby z rodzinną historią raka jelita grubego są w grupie zwiększonego ryzyka jego wystąpienia. Jeśli chodzi o wrzodziejące zapalenie jelita grubego oraz chorobę Leśniowskiego-Crohna, mechanizmy ich powstawania pozostają nie do końca poznane; wiele badań sugeruje ich autoimmunologiczne podłoże.
Objawy chorób dotyczących jelita grubego mogą być bardzo różne. Należą do nich:
- ból brzucha,
- zmiany w rytmie wypróżnień,
- obecność krwi w stolcu,
- ogólne osłabienie organizmu.
Ból brzucha często wynika ze stanu zapalnego lub skurczów mięśni gładkich jelit, a zmiany wypróżnień mogą sygnalizować problemy związane z układem pokarmowym.
W przypadku raka jelita grubego symptomy zazwyczaj ujawniają się dopiero w zaawansowanym stadium choroby. Mogą obejmować utratę masy ciała oraz chroniczne zmęczenie. Dlatego warto zwracać uwagę na te znaki i niezwłocznie konsultować się z lekarzem w celu postawienia diagnozy i ewentualnego podjęcia leczenia.
Jakie są rodzaje chorób jelita grubego?
Choroby jelita grubego można sklasyfikować w kilka głównych grup, z których każda charakteryzuje się swoimi specyfikami. Oto najistotniejsze z nich:
- Nieswoiste zapalenia jelit: w tej kategorii znajdują się wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna, oba te schorzenia powodują przewlekły stan zapalny, który ma potencjał uszkodzenia błony śluzowej jelita.
- Polipy jelita grubego: to nietypowe narośla występujące na błonie śluzowej jelita grubego, niektóre z nich mogą przekształcać się w nowotwory, co sprawia, że wymagają regularnego monitorowania lub usunięcia.
- Uchyłki jelita grubego: uchyłkowatość to stan, w którym na ściankach jelita powstają niewielkie woreczki (uchyłki), takie zmiany mogą prowadzić do różnych powikłań, takich jak zapalenie uchyłków.
- Nowotwory złośliwe: rak jelita grubego jest jednym z najczęściej diagnozowanych nowotworów w Polsce, objawy tego schorzenia mogą obejmować zmiany w rytmie wypróżnień, ból brzucha oraz krwawienie z odbytu.
- Zespół jelita drażliwego (IBS): chociaż IBS nie jest uznawany za chorobę organiczną, potrafi generować różnorodne objawy związane z dysfunkcją układu pokarmowego, takie jak bóle brzucha i zaburzenia wypróżnień.
Każda z tych chorób wymaga indywidualnego podejścia zarówno w diagnostyce, jak i leczeniu. Dlatego niezwykle istotne jest dostosowanie diagnozy oraz terapii do specyficznych potrzeb pacjentów cierpiących na problemy związane z jelitem grubym.
Jakie są choroby zapalne jelita grubego – zapalenie jelita grubego i choroba Leśniowskiego-Crohna?
Zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna to dwie najważniejsze formy nieswoistych zapaleń jelit, które prowadzą do długotrwałego stanu zapalnego, mogącego skutkować poważnymi problemami zdrowotnymi.
Zapalenie jelita grubego, znane powszechnie jako wrzodziejące zapalenie jelita grubego, dotyczy wyłącznie błony śluzowej okrężnicy. Osoby cierpiące na tę chorobę doświadczają objawów takich jak:
- biegunka z domieszką krwi,
- ból brzucha,
- ogólne uczucie zmęczenia.
Choroba Leśniowskiego-Crohna może zaatakować dowolny odcinek przewodu pokarmowego, choć najczęściej dotyka dolną część jelita cienkiego i jelito grube. W jej przypadku również występują:
- bóle brzucha,
- biegunki,
- gorączka,
- utratę masy ciała.
Leczenie obu tych schorzeń wymaga współpracy różnych specjalistów medycznych. W przypadku zapalenia jelita grubego skupiamy się na:
- łagodzeniu objawów,
- osiąganiu remisji,
- stosowaniu leków przeciwzapalnych oraz immunosupresyjnych.
Natomiast w terapii choroby Leśniowskiego-Crohna często wykorzystuje się:
- leki biologiczne,
- różnorodne terapie wspomagające.
Zarówno zapalenie jelita grubego, jak i choroba Leśniowskiego-Crohna mogą prowadzić do poważnych powikłań, takich jak:
- zwężenia jelit,
- perforacje.
Dlatego kluczowe jest regularne monitorowanie stanu zdrowia przez lekarzy specjalistów oraz wdrażanie odpowiednich metod terapeutycznych już na wczesnym etapie diagnozy.
Jakie są objawy i leczenie?
Objawy zapalenia jelita grubego oraz choroby Leśniowskiego-Crohna mogą przybierać różnorodne formy. Najczęściej pacjenci skarżą się na:
- ból brzucha, który bywa zarówno ostry, jak i przewlekły,
- uczucie ogólnego niewygody,
- przewlekłą biegunkę, co może prowadzić do odwodnienia i osłabienia organizmu,
- zmęczenie oraz utratę masy ciała,
- objawy pozajelitowe, takie jak problemy ze skórą czy stawami.
Leczenie tych chorób jest wieloaspektowe i obejmuje zarówno farmakoterapię, jak i metody niefarmakologiczne. W ramach terapii farmakologicznej stosuje się:
- aminosalicylany oraz kortykosteroidy, które pomagają łagodzić stany zapalne,
- leki immunosupresyjne w bardziej zaawansowanych przypadkach choroby, aby lepiej kontrolować reakcje układu odpornościowego.
Podejścia niefarmakologiczne koncentrują się na modyfikacji diety oraz stylu życia pacjentów. Zazwyczaj zaleca się:
- unikanie produktów wywołujących objawy,
- wprowadzenie diety bogatej w błonnik oraz probiotyki.
Takie zmiany mogą wspierać zdrowie jelit i znacząco poprawić ogólną kondycję osób cierpiących na te schorzenia.
Jakie są objawy chorób jelita grubego – co warto wiedzieć?
Objawy chorób jelita grubego mogą być bardzo zróżnicowane i niejednokrotnie budzą lęk. Oto kilka najczęściej występujących:
- Ból brzucha – może przybierać formę ostrego lub przewlekłego dyskomfortu, często towarzyszą mu wzdęcia oraz skurcze.
- Zmiany w rytmie wypróżnień – dotyczą zarówno biegunki, jak i zaparć, co zazwyczaj wskazuje na problemy z jelitami.
- Krew w stolcu – zjawisko obecności krwi lub śluzu w stolcu to alarmujący znak, który wymaga natychmiastowej konsultacji lekarskiej.
- Naprzemienne biegunki i zaparcia – często występują razem i są charakterystyczne dla różnych schorzeń jelita grubego.
Dodatkowo, warto zwrócić uwagę na uczucie niepełnego wypróżnienia oraz niespodziewany spadek masy ciała. Gdy zauważysz te objawy, nie zwlekaj z wizytą u lekarza – szybka diagnostyka jest kluczowa dla rozpoczęcia ewentualnego leczenia.
Jakie są zmiany rytmu wypróżnień?
Zmiany w rytmie wypróżnień mogą mieć istotny wpływ na nasze zdrowie oraz komfort codziennego życia. Wśród najczęstszych problemów znajdują się:
- zaparcia, które oznaczają trudności w oddawaniu stolca, często są wynikiem spowolnionego pasażu jelitowego,
- przewlekła biegunka, która może być skutkiem różnych schorzeń, takich jak zapalenie jelita grubego czy zespół jelita drażliwego (IBS).
Zaparcia szczególnie nasilają się przy zaparciach czynnościowych, co prowadzi do pojawienia się twardego i suchego stolca. Natomiast osoby cierpiące na IBS zazwyczaj doświadczają nieregularności w rytmie wypróżnień, co przejawia się naprzemiennymi epizodami zaparć i biegunki.
Oba te stany wymagają starannej diagnostyki, aby ustalić ich przyczyny oraz wdrożyć odpowiednie leczenie. Dlatego tak istotne jest śledzenie wszelkich zmian w rytmie wypróżnień; mogą one wskazywać na poważniejsze problemy zdrowotne związane z chorobami jelita grubego.
Jakie są ból brzucha i skurcze?
Ból brzucha oraz skurcze to dość powszechne symptomy, które mogą sugerować różnorodne problemy związane z jelitem grubym. Często występują one przy zespole jelita drażliwego (IBS), zapaleniu jelita grubego czy innych schorzeniach układu pokarmowego. Skurcze zazwyczaj mają swoje źródło w stanach zapalnych lub zaburzeniach motoryki jelit, co prowadzi do nieprawidłowego funkcjonowania całego układu trawiennego.
W przypadku zespołu jelita drażliwego ból brzucha często ma charakter napadowy, a pacjenci skarżą się również na:
- uczucie wzdęcia,
- zmiany w częstotliwości wypróżnień.
Z kolei osoby cierpiące na zapalenie jelita grubego doświadczają zazwyczaj silniejszego bólu, który koncentruje się głównie w dolnej części brzucha.
Gdy pojawią się takie objawy, zdecydowanie warto umówić się na wizytę u lekarza. Kluczowe jest ustalenie przyczyny dolegliwości oraz rozpoczęcie odpowiedniego leczenia. Szybka diagnoza ma ogromne znaczenie, ponieważ niektóre schorzenia wymagają natychmiastowej interwencji medycznej.
Jakie są krwawienie z odbytu i krew w stolcu?
Krwawienie z odbytu oraz obecność krwi w stolcu to poważne sygnały, które mogą wskazywać na różnorodne schorzenia jelita grubego. Przyczyny takich objawów mogą być różne, w tym:
- polipy,
- wrzodziejące zapalenie jelita grubego,
- nowotwór.
Polipy to łagodne narośla, które mimo wszystko mogą krwawić. Z kolei wrzodziejące zapalenie jelita grubego prowadzi do stanu zapalnego błony śluzowej tego narządu, co skutkuje owrzodzeniami i krwawieniami.
Krew w stolcu może mieć źródło w różnych częściach układu pokarmowego. Jasnoczerwona krew zazwyczaj wskazuje na problemy w dolnym odcinku przewodu pokarmowego, natomiast ciemna krew lub smoliste stolce sugerują krwawienia wyżej, bliżej żołądka.
W przypadku zauważenia tych niepokojących objawów warto jak najszybciej udać się do lekarza. Diagnostyka obejmuje badania takie jak:
- kolonoskopia,
- testy na krew utajoną w kale.
Wczesne rozpoznanie problemu jest kluczowe dla efektywnego leczenia chorób jelita grubego i unikania poważnych komplikacji zdrowotnych.
Jakie są przewlekła biegunka i zaparcia?
Przewlekła biegunka i zaparcia to dwa objawy, które często występują w kontekście chorób jelita grubego. Biegunka przewlekła trwa dłużej niż cztery tygodnie i może być spowodowana wieloma czynnikami, takimi jak zapalenie jelita grubego. Taki stan może prowadzić do poważnych konsekwencji zdrowotnych, w tym odwodnienia oraz niedoborów składników odżywczych.
Zaparcia mają miejsce wtedy, gdy wypróżnienia są rzadkie lub utrudnione, a także gdy pacjent odczuwa brak pełnego wypróżnienia. Zaparcia funkcjonalne mogą wynikać z problemów z motoryką jelit, co sprawia, że ruchy jelit są niewystarczające lub opóźnione.
Oba te stany wymagają dokładnej diagnostyki medycznej, aby ustalić przyczyny ich występowania. Przewlekła biegunka może wskazywać na:
- stany zapalne,
- infekcje,
- nawet nietolerancje pokarmowe.
Natomiast zaparcia mogą być efektem:
- diety ubogiej w błonnik,
- braku aktywności fizycznej,
- problemów psychologicznych.
W każdej z tych sytuacji kluczowe jest wdrożenie odpowiednich metod leczenia oraz ewentualna modyfikacja stylu życia i diety. Dzięki temu można znacznie poprawić komfort życia pacjentów oraz ich ogólne samopoczucie.
Jakie badania są konieczne w diagnostyce chorób jelita grubego?
W diagnostyce chorób jelita grubego kluczowe są różnorodne badania, które umożliwiają wczesne wychwycenie nieprawidłowości. Do najważniejszych z nich należy kolonoskopia, która oferuje bezpośredni wgląd w błonę śluzową jelita grubego i pozwala na identyfikację polipów, stanów zapalnych oraz nowotworów.
Osoby po pięćdziesiątce powinny regularnie korzystać z tego badania. Warto jednak rozważyć jego wcześniejsze wykonanie, zwłaszcza jeśli występują objawy lub jeśli w rodzinie były przypadki chorób jelit. Ponadto, analiza kału pod kątem krwi utajonej jest istotnym elementem diagnozy; może ona sugerować obecność wewnętrznych krwawień lub inne nieprawidłowości.
Lekarze mogą również zalecać badania krwi, aby ocenić ogólny stan zdrowia pacjenta i wykluczyć inne potencjalne schorzenia. Regularne monitorowanie zdrowia jelit jest niezwykle ważne dla profilaktyki raka jelita grubego oraz skutecznej terapii chorób zapalnych.
Jakie są badania przesiewowe i kolonoskopii?
Badania przesiewowe, takie jak kolonoskopia, odgrywają kluczową rolę w diagnostyce oraz prewencji chorób jelita grubego. Ta procedura umożliwia lekarzom ocenę stanu błony śluzowej jelita grubego przy użyciu elastycznego endoskopu. Dzięki niej można wcześnie wychwycić niepokojące zmiany, jak polipy czy nowotwory.
W ramach badań przesiewowych warto również wykonywać testy na krew utajoną w kale. Te analizy pomagają wykryć ewentualne krwawienia z jelit. Osoby powyżej 50. roku życia powinny regularnie poddawać się tym badaniom, gdyż wraz z wiekiem rośnie ryzyko wystąpienia schorzeń jelita grubego.
Wczesne zdiagnozowanie nieprawidłowości znacząco zwiększa szanse na efektywne leczenie i obniża prawdopodobieństwo rozwoju nowotworów. Dlatego regularne badania przesiewowe stanowią istotny element profilaktyki zdrowotnej związanej z chorobami jelita grubego.
Jakie jest znaczenie testu na krew utajoną w kale?
Test na obecność krwi utajonej w kale to istotne badanie, które może odegrać kluczową rolę w diagnostyce. Umożliwia wykrycie krwawień z przewodu pokarmowego na wczesnym etapie, co jest niezwykle ważne. Takie krwawienia mogą być oznaką:
- polipów,
- nowotworów jelita grubego,
- innych poważnych schorzeń.
Regularne testowanie staje się nieocenione w profilaktyce chorób jelit. Dzięki temu badaniu można dostrzec potencjalne problemy zdrowotne zanim wystąpią wyraźne objawy.
Osobom powyżej 50. roku życia oraz tym z rodzinną historią chorób jelita grubego zaleca się systematyczne wykonywanie tego testu. Warto jednak pamiętać, że pozytywny wynik nie musi oznaczać nowotworu; może on także sugerować inne dolegliwości, takie jak:
- hemoroidy,
- zapalenie błony śluzowej jelit.
W przypadku uzyskania wyniku pozytywnego zazwyczaj sugeruje się przeprowadzenie dalszych badań diagnostycznych. Kolonoskopia jest jednym z takich badań, które pozwala dokładniej ocenić stan jelita grubego oraz ewentualnie usunąć niepokojące polipy. Co więcej, test ten jest prosty do wykonania i można go przeprowadzić w zaciszu własnego domu, co znacznie zwiększa jego dostępność i znaczenie w dbaniu o zdrowie układu pokarmowego.
Jakie są metody i podejścia w leczeniu chorób jelita grubego?
Leczenie schorzeń jelita grubego wymaga przemyślanego podejścia, które uwzględnia różnorodne metody oraz unikalne potrzeby pacjentów. Farmakoterapia odgrywa w tym procesie istotną rolę. W skład leczenia mogą wchodzić:
- leki przeciwzapalne,
- immunosupresyjne,
- antybiotyki.
Dobór leków jest ściśle związany z charakterystyką konkretnego schorzenia. Na przykład, w przypadku wrzodziejącego zapalenia jelita grubego często wykorzystuje się aminosalicylany i kortykosteroidy.
Oprócz farmakologicznych rozwiązań, istnieje także szereg metod niefarmakologicznych. Wiele osób odnajduje ulgę dzięki:
- zmianom w diecie,
- stylu życia,
- styczności z dietą eliminacyjną lub lekkostrawną.
- technikom relaksacyjnym,
- regularnej aktywności fizycznej.
Stosowanie diety eliminacyjnej lub lekkostrawnej może znacznie złagodzić nieprzyjemne objawy i poprawić ogólną jakość życia. Dodatkowo, techniki relaksacyjne oraz regularna aktywność fizyczna przyczyniają się do lepszego funkcjonowania jelit.
Również kluczowe jest monitorowanie stanu zdrowia pacjentów oraz modyfikowanie strategii terapeutycznych na podstawie ich reakcji na leczenie. Ścisła współpraca z zespołem medycznym, obejmującym gastroenterologów i dietetyków, jest fundamentalna dla skutecznego zarządzania problemami związanymi z jelitem grubym.
Jakie jest leczenie farmakologiczne?
Leczenie farmakologiczne chorób jelita grubego ma kluczowe znaczenie w terapii tych schorzeń. Jego głównym celem jest kontrolowanie objawów oraz zapobieganie ewentualnym powikłaniom. Wśród najczęściej stosowanych leków wyróżniają się:
- aminosalicylany, które wykazują działanie przeciwzapalne i często są pierwszym wyborem przy wrzodziejącym zapaleniu jelita grubego, przykłady to mesalazyna i sulfasalazyna,
- kortykosteroidy, które pomagają w redukcji stanów zapalnych i są szczególnie przydatne w bardziej zaawansowanych przypadkach choroby, gdy inne terapie nie przynoszą oczekiwanych rezultatów,
- leki immunosupresyjne, które tłumią nadmierną reakcję układu odpornościowego, do tej kategorii należą azatiopryna oraz metotreksat,
- leczenie biologiczne, stosowane w sytuacjach, gdy standardowe leczenie okazuje się nieskuteczne, ma na celu oddziaływanie na konkretne molekuły układu odpornościowego i potrafi znacznie poprawić samopoczucie pacjentów.
Wszystkie wymienione terapie powinny być dostosowane do indywidualnych potrzeb każdego pacjenta przez specjalistę gastroenterologa. Dzięki temu możliwe staje się efektywne zarządzanie objawami oraz poprawa jakości życia osób borykających się z chorobami jelita grubego.
Jakie są metody niefarmakologiczne?
Metody niefarmakologiczne w terapii chorób jelita grubego odgrywają kluczową rolę w poprawie komfortu życia pacjentów. Wśród nich dieta eliminacyjna wyróżnia się jako jedna z najskuteczniejszych. Ta forma żywienia polega na usunięciu z diety produktów, które mogą prowokować nieprzyjemne objawy, takich jak:
- gluten,
- laktoza.
Dodatkowo, probiotyki, czyli pożyteczne bakterie, przyczyniają się do zachowania równowagi flory jelitowej i mogą łagodzić stany zapalne.
Równie ważne jest utrzymanie zdrowego stylu życia. Regularna aktywność fizyczna pozytywnie wpływa na perystaltykę jelit oraz ogólne samopoczucie. Techniki relaksacyjne – medytacja czy joga – pomagają w redukcji stresu, który negatywnie oddziałuje na objawy związane z chorobami jelita grubego.
Zastosowanie tych metod może znacząco przyczynić się do złagodzenia objawów oraz poprawy funkcjonowania układu pokarmowego.
Co jeść, a czego unikać w diecie w chorobach jelita grubego?
W przypadku osób z chorobami jelita grubego niezwykle istotne jest, aby dostosować składniki odżywcze do ich specyficznych wymagań. Zaleca się wprowadzenie diety lekkostrawnej, która ogranicza podrażnienia jelit. Powinna ona obejmować:
- chude mięso,
- ryby,
- oczyszczone produkty zbożowe,
- niskotłuszczowe nabiał.
Błonnik odgrywa fundamentalną rolę w diecie osób borykających się z problemami jelitowymi. Pomaga on regulować rytm wypróżnień i wspiera zdrowie mikroflory bakteryjnej w jelitach. Probiotyki, znajdujące się w jogurtach oraz kiszonkach, dodatkowo poprawiają funkcjonowanie układu pokarmowego poprzez odbudowę korzystnych bakterii.
Należy unikać:
- przetworzonych produktów,
- tłustych mięs,
- dań smażonych,
- konserwantów,
- cukru,
- alkoholu.
Ponadto warto być ostrożnym przy wyborze roślin strączkowych oraz owoców wzdymających, gdyż mogą one wywoływać dyskomfort.
Dieta bogata w warzywa i regularne nawadnianie są kluczowe dla zachowania zdrowia jelit. Dodatkowo zioła takie jak herbata z kopru włoskiego mogą wspomagać proces trawienia i łagodzić dolegliwości ze strony układu pokarmowego.
Jakie są dieta lekkostrawna i eliminacyjna?
Dieta lekkostrawna, znana również jako dieta łatwostrawna, została stworzona z myślą o odciążeniu przewodu pokarmowego. W jej ramach rezygnujemy z potraw, które są trudne do strawienia. Zamiast tego wprowadzamy produkty charakteryzujące się łagodnym działaniem na układ trawienny. Dzięki temu osoby z problemami związanymi z jelitem grubym mogą poczuć znaczną ulgę. Kluczowe zasady obejmują:
- unikanie tłustych potraw,
- unikanie pikantnych potraw,
- wybieranie gotowanych warzyw,
- wybieranie chudego mięsa,
- wybieranie ryb.
Dieta eliminacyjna koncentruje się na wykluczeniu składników, które mogą wywoływać alergie lub nietolerancje pokarmowe. Osoby stosujące tę formę diety powinny bacznie obserwować reakcje swojego organizmu po spożyciu określonych produktów. Najczęściej eliminuje się takie grupy jak:
- nabiał,
- gluten,
- orzechy.
Taki sposób odżywiania może przynieść ulgę osobom cierpiącym na różnorodne schorzenia układu pokarmowego. Obie diety – lekkostrawna i eliminacyjna – odgrywają niezwykle ważną rolę w zarządzaniu objawami chorób jelita grubego. Ich wdrożenie wspiera zdrowie pacjentów oraz znacząco poprawia ich jakość życia.
Jakie jest znaczenie błonnika i probiotyków?
Błonnik oraz probiotyki odgrywają istotną rolę w utrzymaniu zdrowia jelit, zwłaszcza u osób cierpiących na choroby jelita grubego. Błonnik, będący naturalnym składnikiem roślinnym, wspomaga prawidłowe funkcjonowanie układu pokarmowego. Dzięki zwiększaniu objętości stolca, ułatwia jego wydalanie. Regularne włączanie błonnika do diety może skutecznie zapobiegać zaparciom i obniżać ryzyko wystąpienia różnych schorzeń jelitowych.
Probiotyki to żywe mikroorganizmy, które pozytywnie wpływają na równowagę mikrobioty jelitowej. Przyjmowanie probiotyków jest szczególnie korzystne po kuracjach antybiotykowych, ponieważ pomaga odbudować zdrową florę bakteryjną. Dodatkowo mogą one łagodzić objawy takie jak biegunka czy wzdęcia, co ma spore znaczenie dla osób z problemami jelitowymi.
Synergia między błonnikiem a probiotykami sprzyja lepszemu trawieniu i wzmacnia naturalną barierę ochronną jelit. Taki duet może prowadzić do redukcji stanów zapalnych oraz złagodzenia objawów związanych z chorobami jelita grubego. Dlatego tak ważne jest, aby osoby borykające się z tymi dolegliwościami dbały o odpowiednią obecność tych składników w swojej diecie.
Jak żyć z przewlekłymi chorobami jelita grubego?
Życie z przewlekłymi chorobami jelita grubego wiąże się z koniecznością wprowadzenia istotnych zmian w codziennych nawykach. Najważniejszym krokiem jest dostosowanie diety, która powinna być nie tylko zdrowa, ale także zrównoważona. Warto wprowadzić do jadłospisu pokarmy bogate w błonnik, takie jak:
- świeże owoce,
- kolorowe warzywa,
- produkty pełnoziarniste.
Te składniki odgrywają kluczową rolę w wspieraniu prawidłowego funkcjonowania jelit.
Również regularne uprawianie sportu ma ogromne znaczenie dla naszego zdrowia. Aktywność fizyczna nie tylko pomaga utrzymać właściwą wagę, ale również wpływa pozytywnie na perystaltykę jelit. Dzięki temu można zmniejszyć ryzyko wystąpienia nieprzyjemnych objawów związanych z chorobą. Ważne jest, aby wybierać formy ruchu, które sprawiają nam radość i są dostosowane do naszych możliwości.
Nie należy zapominać o znaczeniu unikania stresu – to kolejny kluczowy aspekt życia z przewlekłymi schorzeniami jelita grubego. Techniki relaksacyjne, takie jak medytacja czy joga, mogą okazać się bardzo pomocne w radzeniu sobie ze stresem i poprawieniu ogólnego samopoczucia.
Regularne monitorowanie objawów oraz wizyty u lekarza są niezbędne do kontrolowania stanu zdrowia oraz ewentualnego dostosowywania terapii. Dzięki tym wszystkim zmianom można skuteczniej żyć z przewlekłymi problemami jelitowymi i jednocześnie podnieść jakość swojego życia.
Jakie są modyfikacje trybu życia?
Modyfikacja stylu życia odgrywa kluczową rolę dla osób borykających się z przewlekłymi chorobami jelita grubego. Wprowadzenie zdrowej diety jest podstawowym krokiem, ponieważ odpowiednie odżywianie może złagodzić dolegliwości oraz wspierać ogólne samopoczucie. Powinno się stawiać na posiłki bogate w:
- błonnik,
- witaminy,
- minerały,
- ograniczając tłuszcze nasycone,
- przetworzone produkty.
Również regularna aktywność fizyczna ma ogromne znaczenie. Ćwiczenia nie tylko sprzyjają prawidłowemu funkcjonowaniu jelit, ale także mogą redukować stres, który często nasila objawy związane z chorobami jelit. Umiarkowane formy ruchu, takie jak:
- spacery,
- pływanie,
- joga,
- są szczególnie polecane.
Nie można zapominać o unikaniu szkodliwych nawyków życiowych. Palenie papierosów oraz nadmierne spożycie alkoholu mogą negatywnie wpływać na stan zdrowia jelit i prowadzić do zaostrzenia symptomów. Zmiana tych przyzwyczajeń może znacznie poprawić jakość życia pacjentów.
Wszystkie te zmiany w stylu życia mają istotny wpływ na przebieg choroby oraz komfort codziennego funkcjonowania osób z problemami jelita grubego.
Jak wygląda remisja choroby i jej zapobieganie?
Remisja choroby jelita grubego oznacza ustąpienie objawów, co zdecydowanie wpływa na poprawę jakości życia pacjenta. W tym okresie kluczowe jest kontynuowanie zdrowych nawyków oraz regularne monitorowanie swojego stanu zdrowia.
Aby zminimalizować ryzyko nawrotu choroby, warto podjąć działania prewencyjne. Oto kilka ważnych aspektów:
- utrzymanie diety bogatej w błonnik i probiotyki,
- unikać sytuacji mogących prowadzić do zaostrzenia objawów, takich jak stres, palenie tytoniu czy nadmierne spożycie alkoholu,
- regularne badania kontrolne,
- poszerzanie wiedzy na temat choroby,
- uczestniczenie w grupach wsparcia.
Regularne badania kontrolne są nieocenione w zapobieganiu nawrotom choroby. Dzięki nim możliwe jest wczesne wykrycie ewentualnych zmian i odpowiednie dostosowanie leczenia. Osoby z przewlekłymi schorzeniami jelita grubego powinny także poszerzać swoją wiedzę na temat choroby oraz uczestniczyć w grupach wsparcia. Takie inicjatywy mogą znacznie pomóc im w radzeniu sobie z emocjonalnymi wyzwaniami związanymi z długotrwałym schorzeniem.
Jak rozpoznać i leczyć nowotwór jelita grubego?
Rozpoznanie nowotworu jelita grubego stanowi kluczowy element w procesie jego leczenia. Najważniejszym badaniem, które pozwala na dokładną ocenę stanu zdrowia, jest kolonoskopia. Dzięki niej możliwe jest nie tylko obejrzenie wnętrza jelita, ale także pobranie próbek do analizy histopatologicznej. W przypadku stwierdzenia nieprawidłowości, takich jak polipy czy zmiany nowotworowe, wykonuje się biopsję.
Objawy raka jelita grubego często bywają mało charakterystyczne i mogą obejmować m.in.:
- obecność krwi w stolcu,
- zmiany w rytmie wypróżnień — takie jak biegunki czy zaparcia,
- ból brzucha,
- ogólne osłabienie organizmu.
Wczesne wykrycie choroby znacząco zwiększa szanse na efektywne leczenie.
Metody terapii nowotworu jelita grubego zależą od stopnia zaawansowania choroby i mogą obejmować różnorodne podejścia:
- Chirurgia – polegająca na usunięciu guza oraz ewentualnych zajętych węzłów chłonnych.
- Chemioterapia – stosowana po operacji w celu zminimalizowania ryzyka nawrotu choroby.
- Radioterapia – czasami wdrażana przed lub po operacji w celu zmniejszenia rozmiaru guza lub eliminacji pozostałych komórek rakowych.
Odpowiednia diagnostyka i leczenie raka jelita grubego mają ogromny wpływ na poprawę jakości życia pacjentów oraz ich szanse na długotrwałe przeżycie. Regularne badania przesiewowe są zalecane dla osób powyżej 50 roku życia oraz tych z rodzinną historią schorzeń jelitowych, ponieważ pomagają we wczesnym wychwytywaniu potencjalnych zmian patologicznych.
Jakie są diagnostyka i leczenie raka jelita grubego?
Diagnostyka raka jelita grubego w dużej mierze opiera się na kolonoskopii, która umożliwia bezpośrednie oglądanie wnętrza jelita oraz pobieranie próbek do analizy histopatologicznej. Wczesne wykrywanie zmian, takich jak polipy, odgrywa kluczową rolę w zapobieganiu rozwojowi nowotworu. Oprócz kolonoskopii wykorzystuje się również różnorodne badania obrazowe, takie jak:
- tomografia komputerowa (TK),
- rezonans magnetyczny (RM).
Te badania pomagają ocenić stopień zaawansowania choroby.
Leczenie raka jelita grubego jest zróżnicowane i zależy od etapu schorzenia. W początkowych stadiach chirurgiczne usunięcie guza może okazać się wystarczające i prowadzić do całkowitego wyleczenia. W bardziej zaawansowanych przypadkach często konieczne jest zastosowanie kombinacji różnych metod terapeutycznych. Chemioterapia i radioterapia są powszechnie stosowane równolegle; ich celem jest zniszczenie komórek rakowych oraz zmniejszenie ryzyka nawrotu choroby.
Dla niektórych pacjentów dostępne są również terapie biologiczne, które oddziałują na specyficzne mechanizmy molekularne nowotworu. Regularne monitorowanie stanu zdrowia po zakończeniu leczenia to istotny element procesu terapeutycznego, który pozwala na wczesne wykrycie ewentualnych nawrotów choroby.








Najnowsze komentarze